Cuprins
Tratamentul astmului
THEastm este adesea un boli cronice care necesită tratament regulat, chiar și între atacuri. The produse farmaceutice pentru a controla astmul bronșic nu oferă o vindecare definitivă. Ele ușurează respirația prin creșterea deschiderii bronhiilor (bronhodilatație) și reducerea inflamației. Cei mai mulți dintre ei sunt prinși inhalare, care le permite să acționeze rapid, cu cele mai puține efecte secundare posibile. De asemenea, medicul încearcă să ofere cea mai mică doză de medicament pentru controlul simptomelor cu cea mai bună tolerabilitate a tratamentului.
Cu toate acestea, în ciuda eficacității tratamentelor, 6 din 10 persoane cu astm bronșic nu reușesc să-și controleze simptome. Principalele cauze sunt slaba înțelegere a bolii, frica de Efecte secundare și uitând de medicamente. Cu toate acestea, efectele secundare ale tratamentelor luate prin inhalare sunt minime în comparație cu riscurile asociate cu crizele de astm severe și frecvente.
Tratamentul astmului: înțelegeți totul în 2 minute
Tehnica de inhalare. Utilizarea inhalatoarelor pare simplă, dar necesită o anumită tehnică pentru a fi eficientă. Cu toate acestea, mai puțin de jumătate dintre astmatici își folosesc corect inhalatorul67. Diferitele inhalatoare (inhalatoare cu doză măsurată, inhalatoare cu pulbere uscată și nebulizatoare) au fiecare un anumit mod de utilizare. Medicul și farmacistul vă pot explica acțiunile potrivite. |
- Aerosoli dozați. Trebuie să agitați bine aerosolul și să-l țineți vertical. După ce ați golit încet plămânii, inspirați încet și foarte profund prin gură, declanșând aerosolul în prima secundă de inspirație. Apoi ar trebui să vă țineți respirația timp de 5 până la 10 secunde, apoi să expirați încet.
- Inhalatoare cu pulbere uscată (de exemplu: Turbuhaler®). Aceste sisteme sunt mai simplu de utilizat deoarece nu necesită inspirație și declanșare coordonate. Trebuie să inspirați cât mai tare și cât mai repede posibil, să vă blocați respirația timp de 10 secunde și să expirați în afara inhalatorului.
- Camere de inhalare. Se utilizează cu un inhalator cu doză măsurată la copii sub 8 ani și la vârstnici. La copiii mici, inhalarea se face cu o mască de față, care trebuie ținută pe față pentru cel puțin 6 respirații calme.
Persoanele cu astm sunt din ce în ce mai solicitate să-și monitorizeze starea respiratorie. De exemplu, oamenii cu astm sever, își pot măsura debitul expirator maxim la domiciliu (debit maxim) pentru a-și ajusta singuri tratamentul în funcție de rezultate. Antrenamentul trebuie să fi fost luat în prealabil.
produse farmaceutice
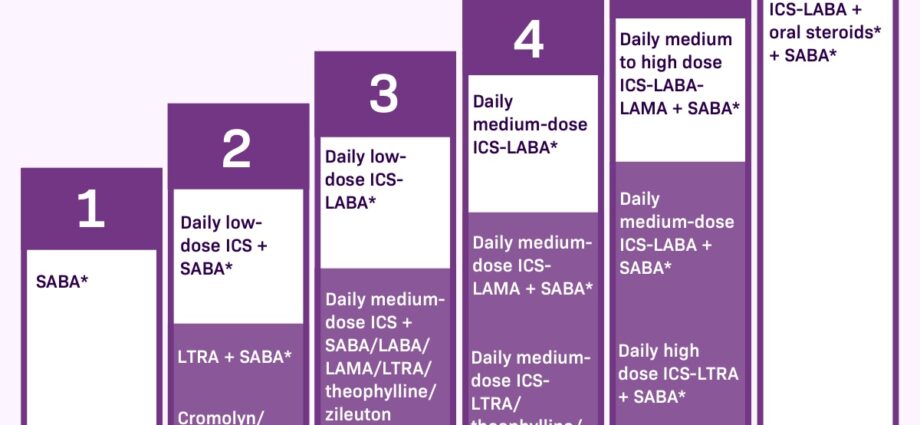
Există 2 categorii de produse farmaceutice pentru a controla simptomele astmului. Primul, numit medicamente de criză sau de salvare, trebuie luat în caz de simptome. Au o acțiune imediată de ameliorare, dar nu calmează inflamația bronhiilor.
Alte medicamente sunt control sau tratament de fond. Acestea trebuie luate în fiecare zi, chiar și în absența disconfortului respirator, de îndată ce astmul este moderat și persistent. Ele fac posibilă reducerea inflamației bronhiilor și distanțarea atacurilor. Dacă nu sunt luate în mod regulat, frecvența și severitatea atacurilor crește, la fel și nevoia de medicamente de salvare.
Mulți oameni cu astm bronșic nu înțeleg pe deplin diferența dintre tratament de criză și tratament de control. Asigurați-vă că înțelegeți pentru ce este fiecare dintre medicamentele dumneavoastră și cât de des ar trebui să le utilizați. |
Tratament de criză (sau de salvare).
Medicamentele de criză sunt denumite prin diferiți termeni, inclusiv bronhodilatatoare cu acţiune rapidă sau agoniști beta2 cu acţiune scurtă. Sunt utilizate numai pentru ameliorarea simptomelor unui atac (tuse, constricție în piept, respirație șuierătoare și dificultăți de respirație) sau înainte de exerciții fizice în astm la efort. În astmul bronșic ușor, intermitent, terapia convulsiilor poate fi singurul medicament necesar.
Aceste medicamente includ salbutamol ((Ventoline®, Ventilastin®, Airomir®, Apo-Salvent®, Novo Salmol®) sau terbutalină (Bricanyl®). Se iau prin inhalare și lărgesc foarte repede căile respiratorii, 1 până la 3 minute. Există puține efecte secundare dacă sunt utilizate ocazional, dar în doze mari pot provoca tremor, nervozitate și bătăi rapide ale inimii. Când simți nevoia să-l iei des (de obicei de mai mult de 3 ori pe săptămână), înseamnă că astmul nu este suficient controlat. Apoi este necesar să se recurgă la medicamente de fond pentru a trata inflamația.
Pentru cineva cu astm bronșic, este important să aibă întotdeauna bronhodilatatorul cu ei, deoarece un atac de astm poate apărea oriunde. Trebuie luat la primele simptome ale unui atac și așteptați cel puțin 30 de secunde între 2 inhalări. |
Inhalare de bromură de ipratropiu (rar). Este un anticolinergic care blochează acțiunea unei substanțe chimice care determină contractarea mușchilor din căile respiratorii. Mai puțin eficient decât agoniştii beta2 inhalatori, este uneori utilizat în cazuri de intoleranță la aceștia. Este nevoie de 1 până la 2 ore pentru un efect maxim.
Medicamentele ca tratament de bază (de control).
Spre deosebire de medicamentele pentru convulsii sau medicamentele de salvare, medicamentele DMARD (de control) nu ameliorează imediat simptomele. Acestea funcționează lent și sunt eficiente pe termen lung în reducerea inflamației și a frecvenței convulsiilor. De aceea este important să le luați zilnic.
Corticosteroizii. Corticosteroizii scad inflamația căilor respiratorii și, prin urmare, producția de mucus. De obicei, sunt luate în doze mici sub formă de inhalare (spray), zilnic (de exemplu, Alvesco® și Pulmicort®). Medicul prescrie cea mai mică doză eficientă posibilă. De asemenea, pot fi luate sub formă de tablete în astmul sever pentru o perioadă scurtă de câteva zile (exemplu: prednisolon, metilpredinosolon). Fie că sunt luate prin inhalare sau în tablete, ele funcționează la fel, dar inhalarea permite doze mult mai mici, o acțiune mult mai localizată și, prin urmare, mai puține efecte secundare. Această clasă de medicamente este cea mai eficientă în controlul astmului. Efectul lor se simte după câteva zile de utilizare.
Reacții adverse
Luat prin inhalare și în doze moderate, corticosteroizi au puține efecte secundare, chiar dacă sunt luate pentru o perioadă lungă de timp. Răgușeală și răgușeală sau apariția de lăcrămioare (sau candidoza, cauzată de drojdia care formează pete albe pe limbă) sunt cele mai frecvente efecte secundare. Prin urmare, trebuie să vă clătiți gura după inhalarea fiecărei doze. Comprimatele de corticosteroizi au efecte secundare mai puternice pe termen lung (slăbirea oaselor, risc crescut de cataractă etc.). Sunt rezervate cazurilor de astm sever, asociate cu alte tratamente.
Bronhodilatatoare cu acțiune prelungită. Acestea sunt prescrise în combinație atunci când corticosteroizii inhalați singuri nu sunt suficiente pentru a controla simptomele astmului. The agoniști beta2 cu acțiune prelungită provoacă bronhodilatație timp de 12 ore. Eficacitatea lor poate fi rapidă în 3 până la 5 minute ca formoterol® (ex Foradil®, Asmelor®) sau mai lent după 15 minute, cum ar fi salmeterol (Serevent®). Ele sunt utilizate în combinație cu un corticosteroid. Există inhalatoare care combină cele două tipuri de medicamente precum Seretide® (fluticazom / salmeterol). Combinațiile cu formoterol (Symbicort®, Innovair® și Flutiform®) pot fi, de asemenea, utilizate ca medicament de salvare, deși acționează și asupra inflamației pe termen lung.
Antileucotrienele. Administrate pe cale orală, acestea reduc inflamația cauzată de leucotriene, substanțe care contribuie la răspunsul inflamator. În Franța, este disponibil un antileucotrien: montelukast (Singulair®). În Canada există și lezafirlukast (Accolate®). Ele pot fi utilizate singure sau în combinație cu corticosteroizi inhalatori. Sunt indicați pentru prevenirea astmului la efort, în astmul bronșic ușor, pentru persoanele al căror astm bronșic nu este controlat doar cu corticosteroizi inhalatori și pentru cei care folosesc greșit spray-ul lor.
Teofilina. Este cel mai vechi dintre bronhodilatatoare (ex: Theostat®). Este rar folosit astăzi, deoarece doza eficientă fără efecte secundare este dificil de găsit. Poate fi prescris sub formă de comprimat pentru a lua împreună cu masa de seară la persoanele care au dificultăți în administrarea spray-urilor.
Anti-imunoglobulina E. Această clasă de medicamente este destinată să trateze astmul alergic sever la persoanele al căror astm este dificil de controlat cu alte tratamente. Omalizumab (Xolair®) este singurul medicament din această clasă disponibil în 2015. Se administrează sub formă de injecții subcutanate o dată sau de două ori pe lună.
El este cu adevărat important să utilizați un medicament de control conform instrucțiunilor medicului dumneavoastră, chiar dacă nu există simptome. Fără utilizarea regulată, inflamația bronhiilor persistă și atacurile de astm pot fi mai frecvente. |
Opinia medicului, Dr. Annabel Kerjan pneumolog:
Când o persoană are astm, nu ar trebui să accepte să aibă simptome fără să facă nimic. De exemplu, nu ar trebui să tolerați dificultăți de respirație, o tuse mică, dificultăți de respirație noaptea. Boala nu trebuie lăsată să evolueze, pentru că dacă ne obosim de ea fără a o trata, pentru că poate degrada bronhiile în timp, ducând la o agravare permanentă a simptomelor, iar în cazurile severe frecvente infecții secundare și spitalizări. Este mai bine să găsiți cu medicul dumneavoastră tratamentul minim eficient.
Acest lucru este deosebit de important pentru părinții copiilor cu astm bronșic. Ei sunt adesea reticenți în a da medicamente copiilor lor și acest lucru este de înțeles. Dar în acest caz, ei greșesc. Acești copii trebuie să aibă șansa de a-și dezvolta în mod corespunzător capitalul respirator pentru a-l avea disponibil la vârsta adultă. Și apoi, un copil care are semne de astm netratat doarme prost, are dificultăți în sport și crește mai puțin bine. În timp ce cu tratament, el se simte mai bine și își păstrează bronhiile pentru viitor.